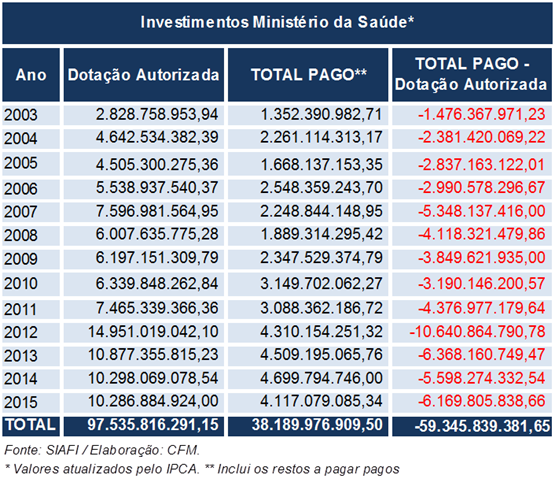
Tivemos a oportunidade de analisar e destacar em prancha anterior, o óbvio do fracasso do Sistema de Saúde brasileiro: a cronicidade de falta de investimentos e desinteresse dos órgãos governamentais na solução de seus problemas.
Em consequência, a falência da assistência de saúde progressivamente evidenciada pela mídia, ainda quesua indignação à agressão, nossos órgãos classistas foram incapazes de neutralizar a iniciativa.
No bojo desta Lei, talvez prevendo pouca adesão dos profissionais brasileiros, previa-se a abertura de novas faculdades médicas e vagas em cursos já existentes. Vale lembrar que, também, com maior oferta, pela sobrevivência aceita-se qualquer salário…
Já a algum tempo observava-se a abertura de novos cursos médicos , porém, em áreas de maior densidade populacional e não das áreas de maior carência, e privilegiando-se os particulares, cujas mensalidades se tronavam bastantes seletivas. Em 21 anos (1995/2016), autorizou-se abertura de novos cursos de Medicina = 88 , maior do que em quase dois séculos = 82 (11808/1994). (informação até 15 de fevereiro de 2016)
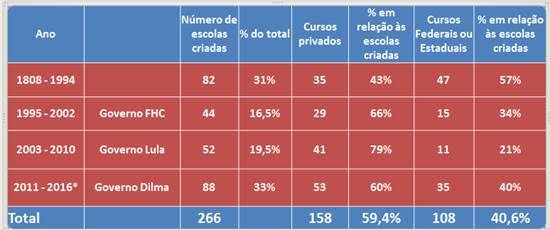
São Paulo e Minas Gerais concentram 1/3 das escolas e as regiões Sudeste e Nordeste somam 2/3 das escolas do país. Foram 88 autorizações de abertura de novas faculdades e a abertura de 6.680 novas vagas e 76 cidades receberam novas escolas entre 2011 e 2016. Os 53 cursos particulares abertos no período (2011/16) tem média de mensalidade superior ao nacional: R$ 5.993,5 (sem o reajuste de 2017).
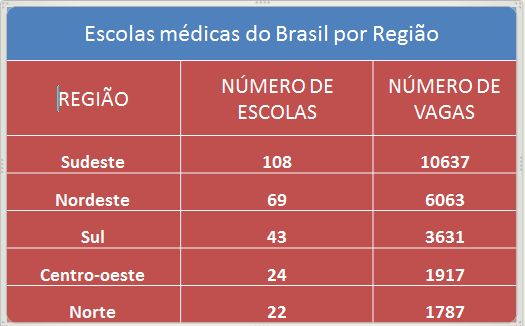
Há número necessário de orientadores e professores para a formação destes novos profissionais? E as caríssimas estruturas ambulatoriais e Hospitalares para a ideal formação destes profissionais? Houveram estas exigências para os novos cursos autorizados?
Em 2013, das 154 escolas médicas avaliadas pelo Conceito Preliminar de Curso (CPC) através do indicador de qualidade que avalia os cursos superiores, 28 cursos de graduação em medicina obtiveram conceito “insuficiente” em avaliação realizada pelo Ministério da Educação. 59% (92) tiveram nota menor ou igual a 3 e 22% (34) tiveram nota 4; Nenhum curso de Medicina do país obteve nota máxima (5).
Objetivando ocultar estas deficiências estruturais por época da autorização destes novos cursos, o MEC (Portarias 02/13 e 13/13) estabeleceu alguns pré-requisitos para os município que sediariam escolas médicas no País, dentre eles a existência de:
- No mínimo, 5 leitos públicos para cada 1 aluno no município sede do curso de Medicina;
- No máximo, 3 alunos para cada 1 equipe de atenção básica;
- 1 Hospital com mais de 100 leitos exclusivos para o curso;
- 1 Hospital Ensino ou unidade hospitalar “com potencial para hospital de ensino”.
No entanto, para flexibilizar o rigor de suas próprias regras, o MEC definiu que, “para fins de verificação de disponibilidade da infraestrutura”, pode-se considerar os dados da Região de Saúde na qual se insere o município de oferta do curso.
No entanto, no item 5 leitos por aluno, entre 2013 e 2015, 60 municípios receberam novas escolas. 60% destes municípios não atendiam a esse pré-requisito. Considerando as vagas disponíveis para alunos de 1º ano, das 165 cidades com escolas médicas no país, 82 não dispunham de leitos em quantidade necessária por aluno. Se considerada a estrutura das chamadas Regiões de Saúde, 30 continuam sem atender à exigência de leitos por aluno. Para atender à exigência, seria necessário que os municípios com déficit de leito/aluno aumentassem em pelo menos 16.000 a quantidade de leitos de internação disponíveis no SUS. Vale recordar os mais de 20.000 leitos desativados no Brasil nos últimos anos, a título de economia.
Quanto à Infraestrutura para os cursos – 3 alunos por equipe de atenção básica, entre 2013 e 2015, 60 municípios receberam novas escolas, e 30 deles não atendiam a proporção ideal de alunos por Equipe de Saúde da Família (ESF) instalada na cidade; das 165 cidades com escolas médicas no país, 74 não dispunham da proporção ideal de alunos por ESF. Se considerada a estrutura das chamadas Regiões de Saúde, 5 continuam sem atender ao limite de alunos por equipe.
No item 100 leitos exclusivos, em 6 cidades, a quantidade de leitos ofertados para toda a população local é inferior a 100;
Quanto a exigência de 1 hospital de ensino, atualmente existem 200 Hospitais de Ensino (HE) habilitados no país, mas dos 165 municípios que atualmente têm escolas médicas, 95 não possuem nenhum hospital habilitado. Nestas cidades, são firmados convênios com instituições “com potencial para hospital de ensino”.
Em abril de 2015, diante das distorções citadas, o MEC editou nova Portaria (nº 5/15), que flexibilizou os pré-requisitos estipulados na norma anterior:
“Art. 4º – A análise da estrutura […] deverão contemplar os seguintes critérios:
I – número de leitos do Sistema Único de Saúde – SUS por aluno;
II – número de alunos por Equipe de Atenção Básica – EAB;
III – grau de comprometimento dos leitos do SUS para utilização acadêmica;
IV – adesão pelo município ao Programa Nacional de Melhoria do Acesso e da Qualidade na Atenção Básica – PMAQ;
V – existência de Centro de Atenção Psicossocial – CAPS; e
VI – hospital de ensino ou unidade hospitalar com potencial para ser certificado como hospital de ensino, conforme legislação de regência”.
No entanto, em julho/2015 os ministérios da Educação e Saúde anunciaram a criação de cursos em 36 diferentes cidades do país. Deste total, no entanto, 20 não atenderão ao critério de 5 leitos por aluno, 12 não atenderão ao limite de 3 alunos por ESF – exceto quando considerada a estrutura das chamadas Regiões de Saúde. Apenas 6 possuem ou estão inseridos em Regiões de Saúde que possuem um HE.
Diante dos fatos, em não havendo uma mobilização classista e fortalecimento de nossos órgãos representativos, em breve a qualificação de nossos futuros colegas será deficiente e esses profissionais se transformaram em joguetes de interesses de grupos que objetivam lucros independente da qualidade do serviços e salários oferecidos serão pífios. Todo produto em excesso de oferta, deixa de ser importante sua qualidade…